7 mitos e verdades sobre cirurgia robótica que todo paciente deveria saber antes de operar
Receber o diagnóstico de uma doença urológica que exige intervenção cirúrgica é, inevitavelmente, um momento de choque e vulnerabilidade. Quando o urologista pronuncia palavras como “câncer de próstata”, “tumor renal” ou “remoção da bexiga”, o paciente e sua família são instantaneamente arremessados em um turbilhão de incertezas. O medo do desconhecido, o pavor da dor pós-operatória e, principalmente, a ansiedade em relação a possíveis sequelas permanentes — como a perda do controle urinário (incontinência) e a disfunção erétil (impotência) — dominam os pensamentos nas semanas que antecedem o procedimento.
Para transformar esse cenário de medo em um ambiente de previsibilidade e cura, a medicina moderna trouxe para dentro dos centros cirúrgicos uma das maiores inovações tecnológicas do nosso século: a plataforma cirúrgica assistida por robô. No entanto, a introdução de uma tecnologia tão sofisticada no imaginário popular acabou gerando um efeito colateral indesejado: a desinformação. A internet está repleta de fóruns, vídeos e artigos superficiais que propagam conceitos equivocados, gerando falsas esperanças ou medos infundados.
É extremamente comum que os pacientes cheguem ao consultório assustados, imaginando que uma máquina autônoma fará os cortes, ou duvidando que um procedimento feito por pequenos furos possa realmente curar um câncer agressivo. Para que você tome a melhor decisão sobre a sua saúde, é preciso separar a ficção científica da realidade médica baseada em evidências.
Neste guia médico extenso, detalhado e rigorosamente fundamentado nas diretrizes urológicas mundiais, vamos jogar luz sobre a ciência. Nosso objetivo é dissecar e esclarecer os 7 mitos e verdades sobre cirurgia robótica. Mergulharemos na anatomia do corpo humano, explicaremos a engenharia por trás do equipamento e detalharemos o impacto fisiológico da operação. Você entenderá perfeitamente a cirurgia robótica como funciona, terá a certeza absoluta de que a cirurgia robótica é segura e conhecerá a fundo as indiscutíveis vantagens da cirurgia robótica. Acompanhe esta leitura transformadora e empodere-se para a sua jornada de cura.
H2: A base tecnológica: Entenda a cirurgia robótica como funciona antes de julgar os mitos
Para desconstruirmos falácias e atestarmos verdades, o primeiro passo é compreender o campo de batalha e as armas que a medicina utiliza. Como exatamente a magia acontece dentro da sala de cirurgia?
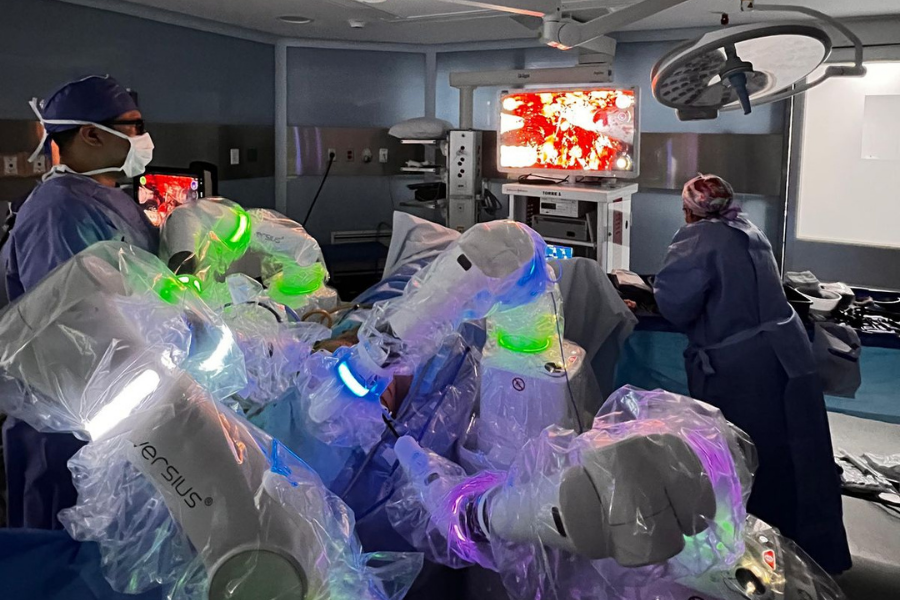
Muitas pessoas confundem a cirurgia robótica com procedimentos a laser ou com inteligência artificial independente. Na realidade, a cirurgia robótica (cujo sistema mais famoso e utilizado globalmente é a plataforma Da Vinci) é a evolução máxima da cirurgia videolaparoscópica. Na laparoscopia tradicional, o médico opera em pé, segurando pinças longas, retas e rígidas, olhando para um monitor de televisão comum em duas dimensões (2D), o que limita severamente a percepção de profundidade no fundo da pelve do paciente.
Para entender a cirurgia robótica como funciona, imagine um sistema de “telemanipulação mestre-escravo” dividido em três partes integradas:
- O Console do Cirurgião (A Central de Comando): O urologista não veste um avental estéril para ficar debruçado sobre a maca. Ele senta-se confortavelmente em um console ergonômico no canto da sala cirúrgica. Ao colocar o rosto no visor binocular, ele é transportado para dentro do corpo do paciente com uma visão tridimensional (3D) em altíssima definição (HD), que amplia as estruturas anatômicas em até 10 a 15 vezes. As mãos do cirurgião manipulam controles delicados (semelhantes a joysticks cirúrgicos), e seus pés acionam pedais de energia (bisturi elétrico) e foco da câmera.
- O Carro do Paciente (Os Braços Mecânicos): Posicionada sobre o paciente anestesiado, encontra-se uma torre com quatro braços robóticos. Um braço segura a poderosa câmera dupla, e os outros três seguram as pinças e tesouras cirúrgicas. Esses instrumentos entram no corpo através de portais (cânulas) inseridos em incisões milimétricas na pele (de 8 a 12 milímetros).
- Tecnologia EndoWrist (A Revolução do Punho): O grande diferencial da plataforma são as pontas de suas pinças. Elas possuem articulações mecânicas (EndoWrist) que simulam e superam o punho humano. Com 7 graus de liberdade de movimento e rotação de 360 graus, elas permitem que o médico realize curvas, costuras (suturas) e dissecções em ângulos apertados que a mão humana simplesmente não conseguiria fazer dentro de um espaço tão pequeno. O computador do robô filtra qualquer tremor natural da mão do médico, tornando o movimento interno matematicamente estático e perfeito.
Com essa base mecânica e visual compreendida, estamos prontos para analisar os dogmas que circundam o tratamento.
H2: Desvendando os 7 principais mitos e verdades sobre cirurgia robótica na urologia
O ambiente de consulta pré-operatória é o momento ideal para o alinhamento de expectativas. Ao esclarecer as dúvidas listadas abaixo, o paciente reduz sua resposta de estresse biológico, o que favorece uma recuperação imunológica muito mais ágil.
H3: 1. O robô opera sozinho e toma decisões médicas (MITO)
Este é, sem dúvida, o mito mais difundido pela cultura pop e pelos filmes de ficção científica. É imperativo esclarecer: o robô cirúrgico não tem vida própria, não possui algoritmos de inteligência artificial para decidir onde cortar e não executa absolutamente nenhum milímetro de movimento de forma autônoma.
A máquina é totalmente passiva e submissa ao urologista. Ela é um “avatar” mecânico de altíssima precisão. Se o cirurgião mover a mão direita no console, a pinça direita dentro do paciente se moverá na mesma direção e proporção. Se o médico parar, o robô para imediatamente. Existe, inclusive, um sensor infravermelho no visor do console: se o médico afastar o rosto da tela para falar com a enfermeira ou tossir, o sistema de segurança trava todos os braços robóticos instantaneamente. Portanto, quem realiza a cirurgia, quem julga as margens oncológicas do tumor e quem zela pela sua vida é o seu médico cirurgião, usando o robô apenas como uma ferramenta avançada.
H3: 2. A cirurgia robótica é segura e possui sistemas de segurança infalíveis (VERDADE)
A preocupação com apagões elétricos ou travamentos de computador é legítima. No entanto, podemos afirmar com base em evidências regulatórias globais (como FDA e ANVISA) que a cirurgia robótica é segura a níveis comparáveis aos sistemas de redundância da aviação comercial.
Se faltar energia elétrica no bairro do hospital, os geradores a diesel de alta potência do centro cirúrgico assumem em segundos. E se os geradores do hospital falharem? O próprio robô Da Vinci possui um sistema robusto de baterias internas de No-Break que garantem o funcionamento ininterrupto da máquina, permitindo que a equipe conclua o procedimento ou recue os braços com total segurança. Além disso, o cérebro computadorizado do robô realiza mais de um milhão de autochecagens de segurança por segundo. Se detectar qualquer anomalia em um cabo ou motor de um braço específico, ele emite um alerta e paralisa o sistema. Em uma hipótese raríssima de pane mecânica irrecuperável, a equipe é treinada para realizar o desacoplamento manual de emergência em menos de 30 segundos, permitindo que o urologista finalize a cirurgia por via laparoscópica tradicional ou aberta. Você nunca ficará refém da máquina.
H3: 3. A cirurgia robótica não deixa nenhuma cicatriz (MITO)
Muitos pacientes confundem cirurgia “minimamente invasiva” com “não invasiva”. O robô não opera por telepatia nem atravessa a matéria. Para que os instrumentos entrem no abdômen e a próstata ou tumor renal sejam removidos, são necessárias incisões na pele. Portanto, existem cicatrizes, mas elas são infinitamente menores e esteticamente superiores às da cirurgia aberta.
Na retirada da próstata convencional, o paciente acordava com um corte de 15 a 20 centímetros no baixo ventre, semelhante a uma cesariana estendida. Na robótica, o cirurgião faz de 4 a 6 pequenos furos, variando de 8 a 12 milímetros, distribuídos pelo abdômen. Ao final da cirurgia, quando a próstata cancerígena já ensacada em uma bolsa plástica precisa ser retirada do corpo, um desses pequenos furos (frequentemente o do umbigo) é levemente alargado (para cerca de 3 ou 4 centímetros) para a extração. Após a cicatrização, com o uso de pomadas adequadas e a ajuda dos pelos abdominais masculinos, essas pequenas marcas tornam-se incrivelmente discretas, poupando a autoestima visual do paciente e reduzindo o risco de grandes hérnias abdominais no futuro.
H3: 4. As vantagens da cirurgia robótica incluem menos dor e alta hospitalar muito mais rápida (VERDADE)
Esta não é apenas uma verdade, mas sim uma das maiores e mais celebradas vantagens da cirurgia robótica. A explicação para isso reside na biologia da inflamação e da dor (nocicepção).
Quando um bisturi corta longas extensões de músculo e fáscias na cirurgia aberta, o corpo interpreta isso como um grande trauma (uma agressão severa). O sistema imunológico responde liberando cascatas de citocinas inflamatórias, gerando inchaço, vermelhidão e uma dor aguda que frequentemente exige o uso de derivados da morfina (opioides fortes) por vários dias. A morfina, por sua vez, paralisa os intestinos, causa náuseas e prolonga a internação do paciente, que fica acamado.
Como a cirurgia robótica utiliza portais milimétricos, as fibras musculares do abdômen não são cortadas transversalmente, mas apenas dilatadas e afastadas suavemente. O trauma inflamatório é minúsculo. Como resultado, o paciente acorda com muito menos dor, muitas vezes controlada apenas com dipirona e anti-inflamatórios simples. Sem dor intensa e sem opioides no sangue, o paciente levanta da cama e caminha no mesmo dia da cirurgia. O intestino volta a funcionar rapidamente e a dieta é liberada precocemente. É por isso que pacientes submetidos a prostatectomias e nefrectomias parciais robóticas rotineiramente recebem alta hospitalar e vão para o conforto de suas casas em apenas 24 a 48 horas após a cirurgia.
H3: 5. O homem sempre fica impotente e perde o controle da urina ao retirar a próstata (MITO)
Este é o maior fantasma da uro-oncologia e o principal motivo pelo qual homens fogem dos exames preventivos. A verdade é que, no passado, na era das cirurgias abertas limitadas pela baixa visibilidade no fundo da bacia pélvica, os danos aos nervos eram frequentes e as taxas de sequelas eram altas. Hoje, a tecnologia reescreveu essas estatísticas.
A anatomia explica o medo: os delicadíssimos nervos cavernosos, que enviam o sinal elétrico para o pênis ter uma ereção (feixe neurovascular), descem da pelve e passam “grudados” nas laterais esquerda e direita da cápsula da próstata. Já o esfíncter uretral externo, o músculo que funciona como uma “torneira” para segurar a urina, fica milímetros abaixo do ápice (ponta) da próstata.
O grande trunfo dos mitos e verdades sobre cirurgia robótica é a técnica de Nerve-Sparing (preservação nervosa). Com a visão ampliada em 15 vezes em 3D e o uso de pinças de altíssima precisão que não tremem, o urologista consegue literalmente “descascar” e afastar milimetricamente esses nervos e esse músculo para fora do tecido prostático antes de remover a glândula cancerígena (desde que o tumor não esteja invadindo os nervos, pois a cura do câncer é a prioridade absoluta).
É importante ressaltar que os nervos sofrem um “choque” temporário (neuropraxia) por terem sido manipulados. A ereção e o controle urinário perfeito não retornam no dia seguinte. Há um processo de reabilitação com fisioterapia pélvica (para a urina) e medicações vasodilatadoras (para a ereção) que leva de meses a um ano. Contudo, as taxas de recuperação anatômica e funcional na cirurgia robótica são inquestionavelmente superiores a qualquer outra via cirúrgica, oferecendo a melhor base estrutural para a retomada da vida sexual e social.
H3: 6. O risco de sangramento excessivo e a necessidade de transfusão de sangue são quase nulos (VERDADE)
Órgãos como a próstata e, principalmente, os rins, são riquíssimos em vascularização. Sangramentos massivos eram o grande vilão das cirurgias oncológicas abertas, muitas vezes dificultando a visão do médico e obrigando o paciente a receber bolsas de sangue de doadores, o que sempre carrega riscos imunológicos e infecciosos inerentes.
A técnica robótica controla o sangramento através de dois mecanismos geniais. Primeiro, para o robô trabalhar, o abdômen é insuflado com gás carbônico medicinal (pneumoperitônio). Essa pressão do gás de fora para dentro atua como um “curativo invisível”, comprimindo as pequenas veias e capilares, impedindo que eles sangrem em lençol. Segundo, a visão de altíssima definição permite que o cirurgião enxergue as artérias e veias nutridoras antes mesmo de chegar perto delas. Ele utiliza pinças de energia bipolar avançada que pinçam o vaso e aplicam um calor controlado, “selando” as paredes da veia de forma perfeita antes de cortá-la. O resultado? O cirurgião opera em um campo limpo, sem sangue acumulado, e o paciente perde volumes estatisticamente insignificantes de sangue, o que elimina a anemia pós-operatória e acelera a sua sensação de energia e bem-estar nos dias seguintes.
H3: 7. Qualquer médico urologista pode sentar no console e operar a máquina (MITO)
Possuir o melhor carro de corrida do mundo não transforma ninguém em um piloto campeão. O robô é um instrumento deslumbrante, mas a segurança oncológica, a ausência de complicações e o sucesso funcional dependem exclusivamente do fator humano. A curva de aprendizado para dominar a cirurgia robótica é uma das mais rigorosas da medicina moderna.
Para que um urologista possa operar utilizando a plataforma, não basta ser experiente em cirurgias abertas. Ele precisa passar por um longo processo de Habilitação e Certificação em Cirurgia Robótica. Isso envolve exaustivas horas de estudos teóricos, dezenas de horas de treinamento em simuladores de realidade virtual de alta complexidade (onde métricas de movimentos e segurança precisam ser atingidas) e a observação de cirurgias reais como auxiliar. O último e mais importante passo é o Proctoring (tutoria). O cirurgião recém-treinado fará as suas primeiras cirurgias robóticas tendo, obrigatoriamente, um cirurgião Master e altamente experiente (o Proctor) sentado ao seu lado no centro cirúrgico. O Proctor orienta cada passo, cada dissecção e cada limite de segurança até que o médico adquira fluência e autonomia técnica totais. Portanto, ao escolher seu tratamento, busque sempre urologistas certificados e com foco consolidado em uro-oncologia minimamente invasiva.
H2: Aprofundando a ciência: A cirurgia robótica é segura oncológica e fisiologicamente?
Compreender os mitos e verdades sobre cirurgia robótica em relação à mecânica da máquina é o passo inicial, mas o paciente empoderado questiona os desfechos oncológicos. Afinal, a cirurgia feita por pequenos furos consegue “limpar” o câncer com a mesma eficácia de um grande corte que permite ao médico “ver tudo”?
A resposta da comunidade científica oncológica global é um enfático sim. A cirurgia robótica é segura sob a ótica oncológica, muitas vezes entregando resultados ainda mais refinados. O objetivo de toda cirurgia de câncer é alcançar “margens cirúrgicas negativas” (ou seja, a borda do tecido retirado não contém nenhuma célula maligna, garantindo que o câncer não foi cortado ao meio e deixado para trás). A visão magnificada em 3D do robô permite que o urologista navegue pelos limites exatos do tecido doente com uma clareza incomparável, aumentando a precisão da remoção tumoral.
Além disso, em casos de tumores de próstata ou bexiga mais agressivos, o cirurgião precisa realizar a Linfadenectomia Estendida — a remoção rigorosa dos gânglios linfáticos (ínguas) localizados ao redor de grandes e perigosos vasos sanguíneos pélvicos, como a veia cava e os vasos ilíacos, para checar se o câncer se espalhou. A destreza articulada do robô e o filtro de tremores permitem “limpar” esses gânglios vitais com segurança e agressividade cirúrgica oncológica, reduzindo consideravelmente os riscos de lesões vasculares graves.
Fisiologicamente, o anestesiologista desempenha um papel protetor crítico. Durante a cirurgia de próstata robótica, o paciente é colocado na posição de Trendelenburg acentuada (inclinado de cabeça para baixo). Isso exige corações e pulmões saudáveis, pois o peso dos intestinos comprime o diafragma e a pressão do gás carbônico precisa ser cuidadosamente ventilada pelos pulmões. A avaliação pré-operatória rigorosa (Risco Cirúrgico) garante que o paciente não corre riscos excessivos nesse ambiente.
H2: A jornada do paciente: Do preparo psicológico ao pós-operatório (As reais vantagens da cirurgia robótica)
Uma das maiores vantagens da cirurgia robótica é transformar um evento antes aterrorizante e debilitante em um processo logístico previsível, suportável e focado na rápida reintegração do homem ao seu ecossistema familiar e produtivo.
A jornada de cura com a robótica é um caminho estruturado que envolve corpo e mente. O acolhimento psicológico pré-operatório, com a inclusão da esposa, parceiro ou filhos nas consultas, é vital. Discutir abertamente a dinâmica da reabilitação sexual e as semanas iniciais de exercícios para a urina remove o tabu e alinha as expectativas dentro de casa, transformando o cônjuge em um parceiro de cuidado, e não em um espectador ansioso.
A modernidade diagnóstica também evoluiu para embasar a cirurgia. Hoje, o urologista vai para o centro cirúrgico munido de um “mapa do tesouro” impecável: a Ressonância Magnética Multiparamétrica da Próstata. Esse exame define exatamente a localização do nódulo, seu tamanho e sua proximidade com a cápsula e os nervos, permitindo que a cirurgia robótica seja meticulosamente planejada antes mesmo do paciente adormecer.
O pós-operatório em casa é um reflexo das vantagens biológicas do robô. A ausência de dor crônica muscular permite que o paciente se mobilize livremente. A retirada da sonda uretral ocorre frequentemente entre 7 e 10 dias. Pacientes que trabalham em regimes de home-office ou escritórios administrativos frequentemente sentem-se aptos a retomar suas demandas intelectuais e comerciais na segunda ou terceira semana. As restrições severas se mantêm apenas para atividades de impacto, levantamento de peso (acima de 5kg) e esforços brutais, que devem aguardar de 30 a 45 dias para proteger as pequenas suturas internas das fáscias abdominais, prevenindo hérnias.
H2: FAQ – Perguntas frequentes (AEO) sobre mitos e verdades sobre cirurgia robótica
O fluxo constante de pacientes com dúvidas sobre cirurgia robótica no consultório nos permite entender exatamente o que aflige as famílias (Answer Engine Optimization). Para fornecer o máximo de autonomia informativa, respondemos abaixo os últimos questionamentos práticos e de logística:
1. Existe algum limite de idade biológica para operar com o robô?
Não há uma linha de corte absoluta imposta por idade. A urologia moderna não avalia a “idade cronológica” do RG, mas a “idade fisiológica” e a capacidade funcional do paciente. Um idoso de 78 anos, hígido, sem grandes comprometimentos cardíacos e ativo, não apenas pode operar com o robô, como é o maior beneficiário dessa tecnologia. A cirurgia robótica evita os grandes sangramentos e as internações longas na UTI, protegendo o paciente idoso da perda de massa muscular, delírios hospitalares e pneumonias que eram tão comuns na agressiva cirurgia aberta do passado.
2. O cirurgião sente o que está cortando se ele não toca no paciente?
Esta é uma das perguntas mais sofisticadas e interessantes sobre cirurgia robótica como funciona. A máquina robótica tradicional não possui “feedback háptico” (ou seja, o médico não sente resistência de força física ou tato nos joysticks quando a pinça lá dentro toca em um tecido duro). No entanto, o cérebro do cirurgião altamente treinado desenvolve o que chamamos de “tato visual”. A imagem 3D em alta definição é tão espetacular que o médico consegue deduzir a consistência, a tensão e a densidade do tecido oncológico apenas observando a forma como a luz reflete, como o tecido se deforma ao ser levemente tracionado pela pinça e como as microfibras se comportam. O detalhe visual compensa com sobras a falta de tato mecânico.
3. Pacientes muito obesos correm mais risco na cirurgia robótica?
Isso é um mito gigantesco herdado da cirurgia aberta. Em uma cirurgia convencional, operar um paciente obeso mórbido é um desafio formidável: o cirurgião precisa cortar através de palmos de espessa gordura abdominal para conseguir colocar luz e instrumentos no fundo da pelve, o que gera hemorragias profundas na gordura e infecções de parede gravíssimas. Na cirurgia robótica, a obesidade não é um obstáculo estrutural intra-abdominal. As cânulas milimétricas atravessam a gordura e a câmera entra no espaço interno, iluminando o órgão alvo como se o paciente fosse magro. O robô converte a cirurgia em pacientes obesos em um procedimento infinitamente mais seguro, limpo e com riscos irrisórios de hérnias incisionais no pós-operatório.
4. O plano de saúde cobre os custos se a cirurgia robótica for indicada?
A regulação da saúde suplementar no Brasil é complexa. A Agência Nacional de Saúde Suplementar (ANS) obriga os convênios a cobrirem os custos hospitalares e os honorários médicos da cirurgia laparoscópica oncológica (cirurgia por furos básica). No entanto, a plataforma robótica em si (que envolve a manutenção milionária da máquina e o custo das pinças importadas descartáveis com a tecnologia EndoWrist) não tem cobertura automática obrigatória para todos os planos de saúde. Convênios de categoria “Premium” costumam cobrir integralmente. Em planos mais básicos, o convênio cobre a internação e o paciente, muitas vezes, faz o pagamento de um complemento (a chamada “taxa de uso do robô”). As clínicas de urologia de ponta possuem equipes administrativas altamente capacitadas que dão todo o suporte burocrático, legal e de auditoria para tentar garantir as autorizações e viabilizar esse salto de qualidade no seu tratamento.
5. Se o câncer estiver avançado, a cirurgia robótica ainda pode me curar?
O objetivo da cirurgia (robótica ou aberta) é o controle local da doença — remover o órgão doente. Se o câncer de próstata ou de rim já se espalhou amplamente pelo corpo, formando múltiplas metástases agressivas nos pulmões, fígado ou ossos distantes, a doença não é mais local, ela é sistêmica. Nesses casos avançados e metastáticos amplos, remover o órgão original raramente promoverá a cura ou aumentará a sobrevida global. A indicação médica então migra para tratamentos sistêmicos (que viajam pelo sangue para combater o tumor em todo o corpo), como o bloqueio hormonal crônico, novas drogas alvo-direcionadas, imunoterapia e quimioterapia oncológica moderna.
H2: Conclusão: Escolhas embasadas no conhecimento e não no medo
A jornada do paciente frente a uma indicação cirúrgica é sempre uma prova de resistência emocional. O cérebro humano está programado para temer o que não compreende, e o abismo entre um diagnóstico oncológico e a mesa de cirurgia é frequentemente preenchido por receios ancestrais e folclores hospitalares superados.
Navegar pelos labirintos da internet em busca de respostas sobre a própria saúde exige cautela. Ao dissecar cirurgicamente esses 7 mitos e verdades sobre cirurgia robótica, nossa ambição foi entregar a você uma arma indispensável: a lucidez científica. Compreender os intrincados mecanismos de segurança, os sistemas elétricos de retaguarda, a delicadeza inigualável da dissecção nervosa com a tecnologia articulada em 3D, e o conforto imunológico garantido pelas microincisões tira o robô da categoria de “máquina ameaçadora” e o coloca no seu devido lugar: como o mais sofisticado aliado já desenvolvido pela mente humana em prol da sua preservação física.
Ao constatar que a cirurgia robótica é segura e abraçar as robustas vantagens da cirurgia robótica, você recupera o protagonismo da sua saúde. A decisão final sobre o seu corpo pertence apenas a você e à sua família, mas as escolhas guiadas pela transparência, pelo embasamento anatômico e por uma relação médica de extrema confiança pavimentam, inegavelmente, um caminho cirúrgico focado não apenas em extrair a doença, mas em celebrar e expandir a sua longevidade com máxima qualidade e dignidade.
O acompanhamento com um urologista experiente é fundamental para o diagnóstico correto e a escolha do melhor tratamento. O Dr. Gilberto Almeida atua no diagnóstico e tratamento das doenças urológicas, com foco em uro-oncologia e cirurgia robótica.
mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica mitos e verdades sobre cirurgia robótica
https://drgilbertoalmeida.com.br
https://www.instagram.com/drgilbertoalmeida